- Смолмама: Форум Смоленских мам «
- Последние сообщения
|
1
: Март 28, 2025, 12:37:12
|
||
| Автор shahsne - Последний ответ от Мимоза | ||
|
Мешки под глазами не могла в течение многих лет убрать, никакие кремы и гимнастика не помогали. Потом поняла - мне прямой путь к пластическому хирургу. Обратилась к Игорю Сергеевичу Годяцкому по рекомендации подруги, и ни капли не жалею об этом шаге. Доктор сделал все так аккуратно, что теперь я и выглядеть моложе стала, мешки пропали и морщинок тоже больше нет.
|
||
|
2
: Январь 11, 2025, 12:27:48
|
||
| Автор Tqamara - Последний ответ от Мисис | ||
|
Это вкусно - .
Сырный крем-суп с шампиньонами  Сырный крем-суп с шампиньонами - нежное первое блюдо, которое просто влюбляет в себя с первой ложки. Готовится суп проще простого, результат порадует вас и всю вашу семью. Добавление сливочного сыра и сливок делают свое дело, утонченный привкус просто завораживает. Продукты (на 3 порции) Сыр сливочный - 120 г Шампиньоны - 300 г Сливки 20% - 100 мл Картофель - 3-4 шт. Лук репчатый - 1 шт. Морковь - 1 шт. Соль - по вкусу Перец чёрный молотый - по вкусу Чеснок сушёный молотый - 0,5 ч. ложки Масло растительное - 2 ст. ложки Зелень свежая (для подачи, по желанию) - по вкусу Вода - 1,5 л Подготовить все необходимые продукты. Картофель, лук и морковь очистить. Картофель нарезать средними кусочками. Морковь нарезать произвольными кусочками или натереть на крупной терке. Лук нарезать небольшими кусочками. Шампиньоны нарезать средними кусочками. В сковороде разогреть растительное масло, выложить нарезанные овощи и жарить 10 минут, периодически помешивая. Переложить овощи в кастрюлю, влить 1,5 л теплой воды и варить на умеренном огне 25-30 минут. Затем добавить в кастрюлю сливочный сыр. Влить сливки, добавить соль, чёрный молотый перец и сушёный чеснок. Перемешать и варить суп еще 7-8 минут. Взбить суп при помощи погружного блендера. Попробовать суп, отрегулировать вкус и подавать к столу. Разлить сырный крем-суп с грибами по тарелкам, при желании украсить свежей зеленью. Подавать суп к столу можно с сухариками и отдельно поджаренными грибами. Приятного аппетита! |
||
|
3
: Декабрь 24, 2024, 11:55:10
|
||
| Автор shahsne - Последний ответ от Мимоза | ||
|
Я уже в том возрасте, когда косметика не справляется со всеми изменениями. Хочу сделать пластику. Может кто-то делал, посоветуйте специалиста хорошего. У меня подруга в Москве делала у Игоря Годяцкого, вот его сайт . Мне прям очень понравилось ее преображение.
|
||
|
4
Дети - уход, воспитание, здоровье, развлечения / Воспитание и развитие / Детская жадность или как научить ребенка делиться?
: Апрель 27, 2024, 22:38:06
|
||
| Автор Maria1984 - Последний ответ от Maria1984 | ||
 Неужели мой ребенок растет жадным и вредным? Как же так? Проявление детской жадности у ребенка – это пробелы в вашем воспитании, поэтому обращаться за ответом на вопросы нужно только к себе. А вы уверены, что учили ребенка быть щедрым? Будет полезно знать, что жадность – вовсе не врожденное чувство, оно приобретается со временем и, если правильно не воспитать малыша, может остаться с ним навсегда. Первые проявления жадности обычно начинаются в возрасте двух лет. Дети, которые не достигли трехлетнего возраста, чаще всего еще не умеют делиться, поэтому конфликты, основанные на этой почве, неизбежны. Поэтому не стоит стесняться и смущаться на этот счет, ребенка нужно учить, помочь ему осознать, что такое собственность и, что ей можно делиться, получая от этого удовольствия. Как это выглядит с точки зрения малыша? В возрасте двух-трех лет ребенок, наконец, начинает понимать, что есть «свои» вещи, а есть «чужие». В этот период малыш начинает осознавать себя личностью, «свои» вещи и люди для него становятся его собственным продолжением, некой частичкой. Поэтому, когда у него забирают любимый паровозик, он начинает защищать «свою» территорию и имущество, ведь, по сути, взяли частичку тебя! Сознание ребенка в этот период очень тонкое и ранимое, необходимо ценить и уважать то, что с ним происходит, помогать ему справится с ситуацией деликатно и без лишних истерик. Ребенок может не делится, потому, что ему не нравится человек, а может просто ему так сильно нравится игрушка, что он не в состоянии с ней расстаться. Даже взять пример взрослого человека, ведь, наверняка, есть вещи, которые вы не хотели бы одалживать даже самой близкой подруге? Так и у ребенка, и это нормально. Стоит самые любимые игрушки вообще убрать в такой конфликтной ситуации, чтобы на данный момент она не досталась никому, но подробно объяснить малышу, что это не распространяется на все игрушки. Почему дети бывают такими? Все дело в психологии. В таком маленьком возрасте большинство детей еще не понимают, что он отдает игрушку не навсегда, а лишь делится ею на время. В его маленькой головке возникают вопросы, на которые он не может найти ответы, например, а почему я должен отдать чужому ребенку любимую игрушку? Если еще в такой ситуации подбегает мама, которая не хочет, чтобы ее ребенок выглядел «жадиной», и начинает отбирать у ребенка игрушку, передавая ее другому, при этом еще и ругаясь и крича на малыша, то к добру это точно не приведет. Первое, что возникает у ребенка в голове: мама любит того ребенка больше, чем меня, поэтому она так поступает. К тому же такое насильственное, в какой-то степени, поведение, приводит к тому, что самый влиятельный на данный момент для малыша человек, мама, подает ему пример, который гласит: отобрать, то, что хочется, можно силой. И, со временем, подражая маме, как это делают все дети, ваш малыш учиться отбирать силой понравившиеся ему вещи. Самое важное в такой ситуации – это личный пример, который показывает, что делится с другими людьми – это правильно и, даже, приятно. Не думайте, что ваши старания уйдут в пустоту, это не так, нормы поведения закладываются в ребенка постепенно. Кстати, еще одна распространенная ошибка родителей, они пытаются долгое время изолировать своего малыша от сверстников, считая, что в этом нет необходимости, а когда придет время, то ребенок будет полностью подготовлен к такому общению. Это не так, ребенка необходимо вовлекать в коллективные игры, должно пройти время, прежде чем он поймет, что от этого можно получать наслаждение. Лишь постоянно общаясь с другими детьми, малыш сможет научиться избегать конфликтных ситуаций, не без вашей помощи, конечно. Приглашайте детей к себе домой, ходите в гости к друзьям, приходите на детские площадки. А, если малыш вел себя хорошо, то дома можно его поощрить и похвалить, делая акцент на его щедрости и вежливости. Как научить его быть щедрым? Разговариваем и учимся понимать Самое главное, вы должны объяснить малышу установленные правила так, чтобы он их точно понял. Родители иногда пытаются решить проблему, устанавливая очередность, мол, полчаса играет Вася, а следующие полчаса играет Витя. Это, в какой-то степени правильно, но у детей лишь в три года начинает формироваться понятие времени, до этого для них совсем непонятно, что это значит. Чтобы попытаться это объяснить, можно использовать звуковой сигнал. Установите таймер, каждый полчаса он должен сыграть мелодию, это будет означать, что пора передать игрушку следующему ребенку. Малыш начнет понимать, в чем смысл, а время ожидание можно заполнить чем-то интересным. Если конфликт все-таки произошел, то рассказывайте малышу истории, в которых высмеивают жадин. Покажите мультики, в которых учат делиться, например, про старуху, которая осталась у разбитого корыта. Рассказывайте истории о «хороших детках», которые делятся своими вещами, а взамен получают другие игрушки, проявляйте фантазию, на детей хорошо действуют чужие примеры. Личный пример Очень важно, чтобы родители сами соблюдали установленные правила, пускай иногда даже и наигранные. Покажите ребенку, что мама делится с папой бутербродом, а папа должен искренне этому обрадоваться и отблагодарить. Если пришла подруга, взять в займы у вас, например, книгу, то вы должны показать ребенку, как сильно она обрадуется, что мама с ней поделилась своей вещью. Собственный пример – это самый лучший урок для вашего малыша. |
||
|
5
: Апрель 27, 2024, 22:19:49
|
||
| Автор Maria1984 - Последний ответ от Maria1984 | ||
 В первую очередь необходимо уяснить, что сама мать морально и физически готова к тому, чтобы отлучить малыша от груди. Если рассматривать психологический фактор, то только мать может решить, когда ей необходимо прекратить такой контакт с малышом. Выработка грудного молока напрямую связана с материнским инстинктом, если же мать чувствует, что ей этот процесс стал не приятен, появились мысли — «когда же это закончится» и «сколько можно», то все это ребенок почувствует. Ведь раньше мамина грудь для него была местом тепла и уюта, ласки и заботы, а теперь он чувствует отвращение и злобу, это может привести к глубокой психологической травме ребенка. Вот, почему психологический фактор так важен. Бывает же и, наоборот, когда мать отказала ребенку в грудном кормлении, но чувствует постоянные угрызения совести, что ребенок мучается и расстраивается. Такое состояние матери чревато поздней постродовой депрессией. Исходя из этого, напрашивается вывод, что мама только сама сможет определить, когда настанет время прекращения кормления грудью, чтобы это произошло плавно, а малыш смог с легкостью перейти на другие формы контакта с взрослыми людьми. И все-таки, чтобы весь процесс прошел успешно нужно знать приблизительные сроки, в каком возрасте необходимо отучить малыша от груди. Четко определенных значений нет, но знания процесса лактации смогут упростить весь процесс, избегая периодов, когда отучение ребенка от груди может быть самым опасным и вести к осложнениям в здоровье матери и ребенка. Стадии лактации Первая стадия лактации – становления. Обычно она начинается за пару-тройку месяцев до рождения ребенка, а заканчивается примерно через 2-3 месяца после рождения. В это время осуществляется подготовка молочной железы женщины к выработке молока. К концу первого периода могут появляться набухания и боли в груди, которые вполне объяснимы и не опасны, но чаще всего мамы пугаются и бросают кормление грудью, переводя малыша на искусственные смеси. Зрелая лактация. В это время грудная железа уже полностью подстроена под нужды ребенка, вырабатывает ровно такое количества молока, которое нужно малышу, матери не приходится сцеживать молоко или, наоборот, обращаться к прикормкам. Стадия инволюции. Начинается приблизительно в 1.5-2.5 года жизни ребенка. Эту стадию очень легко отличить от остальных, ведь именно в это время грудное молоко начинает напоминать молозиво. Это происходит потому, что организм матери начинает вырабатывать большое количество антител и гормонов, которые готовят малыша к самостоятельному питанию. Естественно, стадия инволюции лактации – это именно тот период, когда можно быстро и безболезненно отучить ребенка. Многие исследования доказывают, что малыши, которые были отучены от груди именно в такой период, на протяжении нескольких месяцев не болеют и становятся довольно крепкими и, напротив, дети, отученные от груди в год или раньше, на протяжении всего следующего года могут часто болеть и хуже развиваться. Способы Как мы уже говорили, период инволюции наступает через 1.5-2.5 года после появления на свет ребенка. Но не стоит прекращать кормление малыша с первыми же симптомами наступления этой стадии, ведь именно в начале инволюции, молоко матери больше всего наполнено полезными веществами, которые готовят организм малыша к самостоятельной жизни. Лучше всего, если процесс отучения от груди вы продумаете вместе со своим врачом, который в зависимости от состояния матери и развития ребенка, сможет подобрать самый безопасный способ. Молодых мам, которые решили отучать своих детей от кормления грудью до наступления стадии инволюции, буду ждать неприятные сюрпризы – грудь может переполняться и быть подверженной к возникновению уплотнений, вплоть до мастита. Существует далеко не один способ, который позволяет отучить ребенка от грудного вскармливания. Однако никто не утверждает, что они будут безболезненными и психологически безопасными для вашей крохи. Зачастую бабушки и тётушки настоятельно рекомендуют такой способ: намазать сосок горчицей, мол, один раз попробует – больше не захочет пробовать такую горькую грудь. Да, метод может и эффективен, но представьте, какой травмой может обернуться для ребенка такое резкое изменение мамы. Ведь он привык к такому источнику питания и ласки, которое давало ему чувство защищенности и покоя. А теперь его нет. Такой эмоциональный стресс может стать сложным периодом в жизни ребенка. Другой способ – говорить малышу, что маме больно его кормить, для пущего эффекта можно смазать сосок зеленкой. Такой метод тоже иногда срабатывает, но не забывайте, что дети – ранимые существа, они очень сильно и искренне сопереживают страданиям матери. Поэтому если ваш ребенок психологически слаб, то лучше отказаться от такого метода. Еще есть другой метод – на период отучения от груди матери лучше уехать. Это может длиться неделю или дней 10. Такой способ остается спорным, ведь длительное расставание с ребенком, является психологической травмой, как для ребенка, так и для матери. Но, действительно, зачастую, при возвращении домой, ребенок радуется матери и уже не вспоминает о груди. Так существует ли способ, который действительно поможет в отлучении ребенка от груди? Существует, но для этого нужно время и терпение. Главное, не пробуйте резко обрывать грудное кормление, снижайте его постепенно, например, каждые несколько дней заменяя грудное молоко докормом. В том случае, если ребенок капризничает и отказывается от докорма, попробуйте сцедить грудное молоко в бутылочку или кружку и дать ребенку. Может, будет лучше, если ребенку бутылочку будет давать отец или кто-то из родственников. От ночного питания нужно отказываться в самый последний момент, когда днем ребенок уже вполне спокойно ест без материнского молока. Скорее всего будет и такая ночь, в которую вам будет сложно успокоить малыша, не подпуская его к груди, но если вы приняли такое решение, то нужно идти до конца. Будет лучше, если малыша будет успокаивать отец, а не мать, чтобы не вызывать у ребенка лишний соблазн. |
||
|
6
Дети - уход, воспитание, здоровье, развлечения / Воспитание и развитие / В воспитании ребенка главное – любовь
: Апрель 26, 2024, 13:13:25
|
||
| Автор Maria1984 - Последний ответ от Maria1984 | ||
 Родители во всем мире спорят, как правильно воспитывать детей и какие методы при этом использовать. Но действительно ли это важно? Действительно ли одни методы воспитания лучше, чем другие? Этими вопросами задалась группа исследователей из Гарвардского университета (США). Один из инициаторов эксперимента, профессор Ин Чен, говорит: «Я иностранец, проживающий в США на протяжении десяти лет. И время от времени я испытываю сильное удивление, когда вижу, насколько традиции воспитания в США отличаются от той культуры, в которой воспитывался я сам. Меня стал интересовать вопрос: есть ли в воспитании детей какой-то универсальный элемент, от которого зависит успешность всего процесса». В более раннем исследовании ученые из Гарвардского университета пришли к выводу, что люди, которые с теплотой вспоминают свое детство и считают, что родители воспитывали их с любовью и принятием, достигают большего процветания в жизни. Это открытие само по себе имело большое значение. Однако данные, которые использовались в этом исследовании, были ограничены. Опрошенные в ходе исследования взрослые воспитывались во времена, когда в культуре было принято строгое воспитание. Поэтому было непонятно: связана ли вышеуказанная закономерность только со строгим воспитанием или с чем-то еще? Смогут ли дети стать успешными в жизни, если их воспитывать более демократично? Новое исследование дало ответы на эти вопросы. Результаты исследования были опубликованы в журнале «Nature Human Behavior». В этом исследовании приняли участие люди, которые воспитывались в период, когда было популярно демократичное воспитание. Исследование проходило в два этапа: в 1996 опрашивались участники в возрасте 9-17 лет, а в 2004 – участники в возрасте 10-17 лет. Затем ученые сравнили результаты, полученные от двух групп. В целом исследование проводилось в период с 1997 по 2013 год. В предыдущих исследованиях рассматривалась связь стилей воспитания с конкретными проблемами, такими как употребление наркотиков. Исследователи из Гарвардского университета предположили, что для более объективных результатов следует рассматривать позитивное воспитание детей и его влияние на их благополучие в будущем. Для этой цели ученые определили три аспекта позитивного воспитания: удовлетворены ли дети взаимоотношениями с родителями, устанавливают ли родители семейные традиции и какой стиль воспитания они используют. Как и ожидалось, ученые обнаружили, что все три аспекта положительно влияют на успешность во взрослой жизни. Однако, когда ученые рассмотрели различные стили воспитания детей, они обнаружили нечто удивительное. При любом стиле воспитания любовь родителей и теплая атмосфера в семье дает положительные результаты и благоприятно влияет на процветание во взрослом возрасте. Самым важным открытием в исследовании было то, что люди, удовлетворенные своими взаимоотношениями с родителями (иными словами, если они чувствовали себя любимыми), они были более успешными во взрослой жизни. Это не было неожиданным результатом для ученых и соответствовало результатам, полученным ими ранее. В ходе эксперимента ученые использовали опросник, в котором респонденты оценивали высказывания типа: «Мама и папа проявляют ко мне достаточно любви и привязанности». Вопросы были направлены на то, чтобы выяснить, насколько дети удовлетворены отношением к ним родителей, общением с ними, эмоциональной связью с ними и способами разрешения конфликтов. В ходе анализа ответов была выделена группа респондентов (33%), наиболее удовлетворенная своими отношениями с родителями. Эти респонденты отличались большим эмоциональным благополучием, имели меньший риск депрессии, тревожных расстройств, избыточного веса, расстройств пищевого поведения и употребления наркотиков. Такая закономерность наблюдалась во всех возрастных группах исследуемых. Один из организаторов исследования профессор Тайлер Вандервил, сообщил: «Результаты исследования показывают, что любовь родителей играет главную роль в воспитании детей. Вопросы, представленные в опроснике, касаются любви родителей по отношению к своим детям. Эта любовь сильно влияет на будущее ребенка. Вероятно, стоит заново ввести понятие «любовь» в сферу психического здоровья». Стили воспитания имеют меньшее значение в воспитании детей, чем принято считать Когда исследователи изучали стили воспитания детей, они, прежде всего, стремились узнать, насколько требовательны родители и насколько они отзывчивы к своим детям. Если не рассматривать крайние случаи, когда родители подвергают детей насилию или пренебрегают ими, можно выделить три основных стиля воспитания: авторитарный, демократичный и либеральный. Считается, что лучшим стилем воспитания является демократичный. Как показало исследование, демократичные родители лучше проявляют любовь к своим детям и устанавливают границы. Такие родители ожидают лучшего поведения от своих детей и очень привязаны к ним. Они сильно вовлечены в воспитательный процесс и при этом поощряют в детях самостоятельность. Напротив, авторитарные родители требуют многого от своих детей и демонстрируют невысокий уровень привязанности. Ребенок авторитарных родителей как бы получает сообщение: «Делай, что я говорю. Твоя потребность в самостоятельности и твои чувства не важны». Противоположностью авторитарным являются либеральные родители, которые просто хотят, чтобы их дети были счастливы. Они мало требуют и ожидают от своих детей, но очень чутко реагируют на их потребности и чувства. В их воспитании отсутствует контроль, и они практически не используют наказания. Предыдущее исследование показало, что и авторитарный, и либеральный стиль воспитания имеют для детей негативные последствия. Поэтому ученые ожидали того же и во втором исследовании. На самом деле они обнаружили, что авторитарное воспитание родителей приводит к высокой способности выражения эмоций, меньшей склонности к депрессии и избыточному весу у детей. Однако дальше ученые были удивлены тем, что они обнаружили. В предыдущих исследованиях была установлена сильная связь между либеральным стилем воспитания и риском психических заболеваний и тревожных расстройств. Однако в данном исследовании такая связь оказалась значительно слабее, чем ожидалось. Ученые считают, что это связано с их способом анализа данных. Стили воспитания в последнем исследовании рассматривались как постоянные величины, а в предыдущих стили воспитания сравнивались друг с другом. Так, у детей авторитарных родителей наблюдалась склонность к депрессивным симптомам. Но если при этом родители были более терпимыми и проявляли любовь к детям, симптомы депрессии были мягче. Когда исследователи проанализировали данные о стилях воспитания в сочетании с данными об удовлетворенности детей отношениями с родителями, они пришли к выводу, что сильнее всего на благополучие детей влияют проявления любви, а стили воспитания влияют не так сильно. Достаточно ли любви? Профессор Вандервил так объясняет результаты исследования: «Полученные результаты не означают, что правила и дисциплина совершенно не важны в воспитании. Демократичный и авторитарный стили, в которых родители проявляют любовь к детям, показывает самые лучшие результаты. Так или иначе, любовь – главный элемент в любом воспитании. Результаты нашего исследования дают надежду всем родителям. Просто любите своего ребенка, старайтесь делать так, как лучше для него, делайте все возможное ему во благо – и это принесет ему большую пользу». Профессор Ин Чен подытожил: «Любовь к детям – это ответ на многие вопросы, связанные с воспитанием. Существует много способов проявить свою любовь: обнять ребенка, научить его какому-то важному жизненному навыку или придумать какую-то семейную традицию. В каждой семье существуют свои способы проявлять любовь, но все они помогают ребенку стать счастливым и благополучным». |
||
|
7
Дети - уход, воспитание, здоровье, развлечения / Воспитание и развитие / Особенности разных типов темперамента
: Апрель 26, 2024, 09:24:45
|
||
| Автор Maria1984 - Последний ответ от Maria1984 | ||
 Понаблюдайте за играющими детьми, и вы увидите такую картину: одни дети будут активными и энергичными, другие – спокойными и неспешными; одни будут говорить громко, другие – тихо; одни будут объединяться в группы, другие – держаться в стороне. Одни дети склонны командовать, другие – подчиняться, одни удовлетворены ситуацией, другие всегда стараются добиться своего. Дети с рождения имеют свой уникальный способ мышления, поведения и проявления чувств. Эти врожденные свойства формируют темперамент, который непосредственно влияет на эмоции ребенка, на то, как он ест, спит и реагирует на окружающий мир. Если вы лучше узнаете темперамент ребенка, воспитание станет более эффективным. Укрепится и ваша связь с ребенком, ведь вы сможете смотреть на мир его глазами. Чувствуя, что его понимают и принимают, ребенок обычно стремится выразить свою признательность. Еще со времен Гиппократа люди понимали, что при всем разнообразии люди отличаются друг от друга всего по нескольким параметрам поведения: Параметр А. Интровертность/экстравертность. Этот параметр определяет, откуда человек черпает энергию. Для отдыха интроверту требуется побыть в одиночестве, а экстраверту – в компании других людей. Параметр Б. Цель/отношение. Этот параметр определяет, на чем человек концентрирует свою энергию – на цели или на отношении. Что такое темперамент Каждый ребенок уникален, и темперамент в этом смысле можно сравнить с семенем, из которого вырастает дерево. Семена почти не отличаются друг от друга, но генетические особенности, скрытые в них, имеют большие различия. Даже когда семена становятся саженцами, внешне они похожи между собой. Но яблоня никогда не сможет стать грушей, несмотря на погодные условия или внешнее влияние. Так же и дети при кажущейся схожести отличаются уникальной внутренней организацией, которая определяет их рост и развитие. Типы темперамента существенно отличаются друг от друга, но каждый по-своему ценен. Ребенок может проявлять отдельные черты разных типов, но обычно в его поведении преобладают черты одного-двух типов. Холерик и сангвиник часто торопятся и торопят других; быстро едят, пьют и двигаются; сами решают, когда идти спать; указывают другим детям, что им делать; могут играть в одиночестве; игнорируют запреты в тех случаях, когда это возможно; пробуют ходить в раннем возрасте; нуждаются в том, чтобы постоянно чем-то заниматься, не любят скуки; устанавливают свои собственные правила; любят соревновательные игры. Поведение в отдельных случаях: теряют терпение, когда кто-то медлит; отстаивают свое мнение; могут быть требовательными или грубыми; требуют, чтобы им дали контроль над ситуацией и людьми; настаивают на том, чтобы им досталась самая лучшая игрушка; любят находиться вне дома; не обращают внимания на беспорядок или неопрятный внешний вид; любят находить нестандартное применение обычным вещам; проявляют воображение в играх; могут быть смешными и озорными; часто меняют занятия; любят выполнять новые сложные задания; всегда испытывают необходимость в том, чтобы двигаться и исследовать что-либо; меняют правила в играх; в детском саду любят творческие и веселые занятия; часто попадают в затруднительные ситуации; делают то, что хотят, независимо от правил; трактуют факты так, как им выгодно; склонны рисковать; творят беспорядок просто для веселья. Меланхолик и флегматик беспокоятся о своей внешности; избегают беспорядка и неопрятности; легко занимаются повседневными делами; задают много вопросов и ожидают правильных ответов; предпочитают развивающие игры физическим; могут концентрироваться на одной игрушке или занятии на протяжении длительного времени; любят разбирать вещи и опять их собирать; придерживаются установленного распорядка; стараются придерживаться правил, ведут себя в рамках дозволенного; в детском саду любят учиться новому. Поведение в отдельных случаях: настаивают на том, чтобы все вещи находились на своем месте; привязаны к вещам, которые им принадлежат; сильно расстраиваются, когда ломаются их игрушки; беспокоятся о том, что может случиться в будущем; не любят, когда вторгаются в их личное пространство; объединяются, чтобы помочь другим; медленно едят, пьют и двигаются; беспрекословно ложатся спать по распорядку; легко делятся игрушками с другими детьми; хорошо ладят с другими детьми; легко заводят друзей; не сразу начинают ходить; проявляют любовь с помощью объятий и поцелуев; в играх подчиняются правилам; любят ходить в детский сад; плачут, когда им больно или когда они устали; позволяют другим детям командовать собой; упрашивают родителей, желая получить что-либо; могут быть чрезвычайно застенчивыми; испытывают привязанность к людям, с которыми они чувствуют себя в безопасности. Взаимодействие двух данных параметров формируют четыре типа темперамента. Впервые их выделил Гиппократ: Холерик (экстраверт – цель) - любит командовать, энергичный, импульсивный, нетерпеливый, волевой. Меланхолик (интроверт – цель) - любит, чтобы все выполнялось должным образом, нуждается в распорядке, любит быть в одиночестве, пассивный. Флегматик (интроверт – отношение) - любит сотрудничать, спокойный, неторопливый. Дети-флегматики легко поддаются воспитанию. Сангвиник (экстраверт – отношение) - социально активный, энергичный, любит быть в компании, обладает развитым воображением, веселый, непослушный. Характеристика типов темперамента детей В исследовании американских ученых выделены девять характеристик, по которым дети различаются с рождения: уровень активности; ритмичность активности; приближение/уход; адаптивность; порог реагирования; интенсивность реакции; настроение; отвлекаемость; длительность/устойчивость внимания. Данные характеристики у ребенка формируются уже в возрасте 2-3 месяцев. Сочетаясь между собой, они формируют три типа: Дети, которых легко воспитывать (40 % всех детей). Они придерживаются распорядка, энергичны и хорошо адаптируются к новым условиям. Трудные дети (10 % всех детей). Они с трудом привыкают к распорядку и новым условиям, реагируют на них негативно. Родителям трудно с ними справляться. Обычно они обладают сильной волей. Неконфликтные дети (15 % всех детей). Они неактивны, демонстрируют умеренную реакцию. Часто подвержены плохому настроению. Медленно привыкают к новым условиям. Родители и окружающие характеризуют таких детей как застенчивых. 35 % детей демонстрируют характеристики сразу нескольких типов темперамента. Родители могут легко распознать, к какому из перечисленных типов принадлежит их ребенок. Таким образом, им становится легче понять, как он думает, чувствует и действует. Это способствует более эффективному воспитанию. Некоторые дети очень активны. Еще до рождения они проявляют беспокойство, в первые месяцы жизни они не дают себя пеленать, а научившись ходить, не могут устоять на месте. Другие дети менее активны – они часто бывают в полусонном состоянии и проявляют усидчивость. У некоторых малышей наблюдаются подъемы и спады активности. Они едят, спят и выполняют все ежедневные дела по распорядку практически с рождения. Другие менее предсказуемы. Определите, когда повышается и снижается активность вашего ребенка. Некоторые с интересом и восхищением воспринимают всё новое – от блюд до людей в близком окружении. Другие долго привыкают к новым условиям. Некоторые дети могут долгое время играть со сверстниками. Другие очень быстро переключаются с одного занятия на другое. Некоторые малыши интенсивно проявляют эмоции. Например, плачут или смеются. Другие намного спокойнее, они проявляют эмоции с помощью улыбки или капризного поведения. Одни младенцы слабо выражают свои эмоции после пробуждения, другие – громко плачут. Учась ходить, одни дети падают, но поднимаются и продолжают попытки, другие – кричат от негодования. Одни дети чрезвычайно чувствительны к звукам, свету и прикосновениям, другие не так восприимчивы к ним. Некоторые дети всегда кажутся счастливыми. Они часто улыбаются и смеются. Другие кажутся несчастными: они всегда не согласны с тем, что им говорят. Все дети капризничают, чувствуя голод, но некоторых при этом легко отвлечь, а другие продолжают капризничать. Некоторых детей легко отвлечь и увести из опасного места, другие настаивают на своем и хотят остаться. |
||
|
8
Дети - уход, воспитание, здоровье, развлечения / Детские болезни / Как сбить высокую температуру у ребенка: помощь с лекарствами и без
: Апрель 25, 2024, 13:02:15
|
||
| Автор Maria1984 - Последний ответ от Maria1984 | ||
 Для начала сразу скажем: в случае со здоровьем (особенно детским) не стоит проявлять самодеятельность — лучше обратиться к врачу. В организме любого человека вообще, и в организме всякого ребенка в частности, постоянно и непрерывно протекают два физиологических процесса — теплопродукция и теплоотдача. Иногда, в случае, например, некоего инфекционного заболевания, теплопродукция усиливается — и тогда мы имеем не обычные наши показатели 36,6° С, а более высокие и порой значительно. Чтобы понизить температуру тела до физиологической нормы, можно воздействовать на оба эти процесса — как понизить теплопродукцию, так и повысить теплоотдачу. Действия, которые помогают понизить теплопродукцию: Постельный режим. (Понятно, что когда ребенок прыгает и скачет, его тело производит гораздо больше тепла, чем когда он спокойно лежит); Уменьшение рациона питания. (Когда ребенок активно переваривает плотный ужин, его теплопродукция резко повышается, и наоборот — при минимальной нагрузке на систему пищеварения температура тела тоже естественным образом понижается); Прохладное питье (или пища) вместо горячих. (Горячая пища или горячее питье добавляют телу тепла, прохладные — наоборот, помогают сбросить лишнее тепло); Действия, которые помогают усилить теплоотдачу: Прохладный и влажный воздух в помещении. (Дело в том, что вдохнуть человек может любой воздух, но выдыхаем мы всегда воздух именно той температуры, которая соответствует температуре нашего тела. А чтобы нагреть воздух внутри организма, нам приходится отдать ему свое тепло. Соответственно, если ребенок дышит относительно прохладным и влажным воздухом, то он физиологически тратит на его обогрев часть своего тепла, так образом сбрасывая собственную температуру). Оптимальный воздух в помещении, где температурит ребенок, должен быть +18 ° С и иметь примерно 60-70%-ю влажность. При этом совершенно нет нужды откровенно морозить малыша! Оденьте его потеплее, накройте уютным пушистым пледом — ребенку должно быть комфортно, но воздух при этом должен оставаться прохладным. Активное потоотделение. (Собственно, именно благодаря выделению пота человеческий организм по большей мере и сбрасывает тепло. Усилить потоотделение у ребенка помогает режим обильного питья). Потейте правильно: сначала — вода, потом — малина! Касательно режима обильного питья ребенка с высокой температурой стоит привлечь особое внимание к тому, что именно вы даете малышу в качестве жидкости. Стандартная ошибка многих родителей заключается в том, что они не очень понимают, какие именно напитки стоит давать ребенку для того, чтобы он активно потел, помогая самому себе сбрасывать жар. Например: один из самых популярных родительских рецептов детского питья при температуре — чай с малиной. Однако, правильно ли вы даете подобное питье ребенку? Разберем напиток «по косточкам»: с одной стороны — чай, который относится к мочегонным продуктам. С другой стороны — малина, которая по праву считается «чемпионом» по потогонным свойствам. Что после такого чаепития происходит с ребенком? Под действием чая и малины он писает и активно выталкивает через поры кожи остатки жидкости из своего организма. И в итоге чудо-напиток буквально на глазах обезвоживает вашего малыша! При таком сценарии ребенку с высокой температурой от выпитого чая с малиной может стать еще хуже, чем было до него. Чтобы ребенку было чем потеть, необходимо сперва обеспечить его организм достаточным количеством жидкости. Для этого идеально подходят вода, компот из сухофруктов с сахаром, травяные (не мочегонные!) чаи и т.п. И только затем, уже после того, как в организм ребенка поступит много жидкости, можно давать те напитки, которые традиционно считаются потогонными. Например, уже упомянутый «волшебный» чай с малиной. Почему нельзя обливать горячего ребенка холодной водой Люди, которые неплохо помнят курс физики со школьных времен, читая абзац про то, как полезно «горячему» ребенку дышать прохладным воздухом, наверняка подумали: а почему бы не окунуть ребенка с высокой температурой в емкость с холодной водой? (Кстати, многие жители сельских регионов именно так нередко и поступают!). Ведь, как гласят законы физики, тело с наибольшей температурой «охотно» и быстро отдаст тепло телу (или в данном случае веществу) с наименьшей температурой. Хорош был бы этот маневр, если б не одно существенное «но»! Дело в том, что если детская кожа контактирует с чем-то холодным (с предметом, или в нашем случае — с водой), то неминуемо происходит спазм сосудов кожи. Это значит, что, окунув ребенка в холодную воду, или приложив к его спине замороженный окорок, вы, безусловно, понизите температуру его кожи — как раз за счет того, что возникнет спазм сосудов кожи (они «замкнуться» и не будут отдавать тепло). Но вот что страшно: этот маневр снизит температуру только и исключительно на поверхности кожи ребенка, тогда как внутри его организма температура, наоборот, повысится. Ведь некоторое время тепло не сможет выходить через кожу. В итоге вокруг внутренних органов малыша возникнет настоящее пекло! Окунать ребенка с высокой температурой в воду можно — это один из способов эффективно понизить жар (как и дышать прохладным воздухом). Но вода должна быть не холодной! А примерно 33-35° С. В этом случае вы позволите горячему ребенку отдать часть тепла более прохладной воде, но не спровоцируете спазм сосудов кожи. |
||
|
9
Дети - уход, воспитание, здоровье, развлечения / Детские болезни / Мифы о детских зубах, с которыми родителям пора распрощаться
: Апрель 25, 2024, 12:52:25
|
||
| Автор Maria1984 - Последний ответ от Maria1984 | ||
 Многим родителям тяжело дается период прорезывания первых зубов у ребенка, но, когда бессонные ночи остаются позади, история только начинается. Семье предстоит научить малыша правильному уходу за новенькими зубками и, возможно, сделать кое-какие открытия. Есть хорошие новости: большинства проблем можно избежать, освоив правильную технику использования щетки и пасты, однако стоит разобраться с нюансами. Миф: Здоровье зубов — вопрос наследственный. Если у родителей есть проблемы, то и у ребенка они возникнут Реальность: если у родителей плохие зубы, еще не факт, что это пропишет ребенка в кресле стоматолога. Очень часто зубы страдают из-за того, что их не чистят или чистят неправильно. Поэтому важны не только гены, но и определенный образ жизни, принятый в семье. Молочные зубы у детей формируются еще в начале внутриутробного периода, в первом триместре беременности. Токсикоз мамы или прием ею лекарственных препаратов вскоре после зачатия с большой долей вероятности скажутся на состоянии зубов ребенка и способности его эмали противостоять повреждениям. Когда родители малыша с первого прорезавшегося зуба заботятся о его гигиене рта, это, конечно, не гарантирует полное отсутствие стоматологических заболеваний, но существенно улучшает положение и вдобавок формирует полезные привычки. Есть дети, у которых с рождения отличная крепкая эмаль. И тут возникает другая опасность: уходу не уделяют достаточно внимания, и до поры до времени компенсаторные силы эмали не дают кариесу развиваться. Но неминуемо настает момент, когда эти защитные ресурсы заканчиваются, и тогда возникает эффект снежного кома. Миф: При смене зубов нужно расшатывать молочные, а особо плотно сидящие — вызывать веревочкой. К врачу идти нет смысла, только лишний стресс Реальность: вырвать веревочкой и расшатать можно только центральные зубы, четыре верхних и четыре нижних. У них один корень, который, как правило, рассасывается так, что остается только коронковая часть. Снизу эти зубы подпирают зачатки постоянных зубов. Поэтому центральные молочные зубы действительно можно запросто удалить в домашних условиях: они к этому, можно сказать, изначально готовы. Но пятерки и четверки, коренные молочные зубы так просто не вытащить — у них два корня. Они тоже рассасываются, но неравномерно. Нередко такой зуб можно удалить только щипцами, а попытки извлечь его дома самостоятельно грозят травмами и даже заражением. Если что-то идет не так — не стоит продолжать «игру в зубного доктора», лучше отправиться к настоящему, он сделает все быстро и чисто. Миф: Лечить молочные зубы незачем, особенно если ничего не болит. Все равно они выпадут, и вырастут новые, здоровые, целые Реальность: молочные зубы находятся в полости рта до определенного возраста не просто так. Если зуб не лечить, а довести ситуацию до того, что он начнет разрушаться и встанет необходимость удаления раньше физиологического срока смены молочных на коренные, это может привести к ортодонтическим проблемам постоянных зубов, исправлять которые сложно, долго и, прямо скажем, дорого. Зачатки постоянных зубов формируются между корнями молочных. Для того чтобы постоянный зуб «знал», куда ему расти, корни молочного зуба его как бы окружают и направляют, чтобы он не вылез в неправильную сторону. Кроме того, когда ребенок ест, происходит давление на зачаток постоянного зуба, и тот постепенно продвигается вперед. Если молочный зуб удалили рано, например, из-за запущенного кариеса, то зачаток замрет и не поймет, куда ему расти. Он, конечно, все равно выйдет, но позже, да к тому же еще и с риском прорезаться не в ту сторону. Миф: Сторонники свободного грудного вскармливания портят своим детям зубы — ночные кормления, как и длительное ГВ, обязательно вызывают кариес Реальность: на эмаль зубов действует налет, который остается от молочных продуктов после кормления. При этом неважно, материнское это молоко, смесь или кисломолочный продукт. У специалистов до сих пор нет единого мнения о взаимосвязи раннего детского кариеса и свободного грудного вскармливания, но многие последние исследования показывают, что именно грудное молоко содержит родственные эмали вещества, которые способствуют ее минерализации. Конечно, это не отменяет гигиены. О чистоте детских зубов нужно начинать заботиться сразу, как они прорезались, вне зависимости от выбора способа вскармливания ребенка. Но совет чистить зубы ребенку на неограниченном ГВ после каждого прикладывания к груди отдает абсурдом и скорее приведет к неврозу мамы, чем к стоматологическому здоровью малыша. В целом достаточно почистить зубы утром после завтрака, перед обеденным сном и на ночь, и в подавляющем большинстве случаев нет никакой необходимости из-за профилактики стоматологических заболеваний отменять ночные кормления или грудное вскармливание в целом — не факт, что это вообще как-то повлияет на зубы, а другие проблемы может создать. Миф: Материнское молоко приносит зубам только пользу, а вот бутылочки и «бутылочный кариес» — чистое зло, это уже из названия понятно Реальность: тут налицо подмена понятий. Для «бутылочного кариеса» бутылочка как таковая не нужна, это тип повреждения эмали, не связанный с «орудием». Он может образоваться, если ребенок по ночам питается грудным молоком, молочными продуктами, соками, смесями, подслащенной водой и т. д. При неудачном стечении обстоятельств и предрасположенности одинаковый вред нанесет и грудное молоко, и прикорм из бутылочки. Страдают от ночных перекусов, как правило, центральные зубы. Именно по этому признаку и выделяют «бутылочный кариес» — а не потому, что его вызывает детская посуда как таковая. |
||
|
10
Дети - уход, воспитание, здоровье, развлечения / Уход за малышом / Как правильно стричь ногти маленькому ребенку?
: Апрель 24, 2024, 23:33:01
|
||
| Автор Maria1984 - Последний ответ от Maria1984 | ||
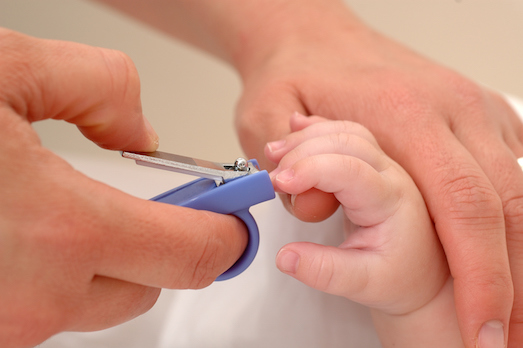 Подстригание маленьких тоненьких детских ноготков – не самое любимое занятие, как для самих родителей, так и для детей. У мамы быстро возникает страх, что такие маленькие пальчики очень просто поранить острыми ножницами, а чадо может впадать в настоящую истерику при виде странных металлических предметов, которые еще и должны что-то «откусить» на его ручках. В итоге, дитя в слезах, все конечности брыкаются в разные стороны, а бедная перепуганная мама в полной растерянности. К сожалению, пустить на самотек это важное дело никак нельзя: ногтевые пластинки начинают отрастать еще даже до рождения малыша, поэтому многие мамочки уже в роддоме удивляются их длине. Ноготки у маленьких детей растут очень быстро, а, между тем, являются источником инфекций. Кроме того, совсем маленькие детки, в виду их несбалансированных движений, могут поцарапать или даже травмировать себя, вот почему так важно, как можно раньше узнать, как подстричь ногти ребенку правильно. Чем раньше вы начнете это делать, тем скорее малыш перестанет пугаться этой странной процедуры, а, значит, стрижка будет проходить намного проще. Маникюрный набор для малыша Да, а вы как думали? У ребенка, даже самого маленького, должен быть индивидуальный маникюрный набор, для этого продаются специальные детские разновидности. В него обычно входят ножнички – обязательно с круглыми концами или пластиковыми наконечниками, чтобы не поранить нежную кожу младенца. Они могут использоваться, как для основной стрижки, так и для обрезания остатков ногтей после стрижки кусачками. Кусачки – это второй необходимый предмет, с их помощью обрезают основную часть отросшей ногтевой пластины. Некоторые источники рекомендуют использовать пилочки, чтобы запилить оставшиеся острые края, однако, их шершавая поверхность может легко поранить нежную кожу ребенка. Как быть с новорожденным младенцем? Сразу после рождения ноготки у грудничка – тонкие и хрупкие, поэтому в первые несколько недель обрезать их – нет надобности, чаще всего они ломаются сами или же можно им немного помочь своими руками. Есть даже такой народный метод: откусывать ногти новорожденному. Звучит немного дико, да? Но, на самом деле, метод очень даже обоснован: губы и язык очень чувствительны, а потому переход к ногтевому ложу легко ощутить и не повредить его. Если такой способ все-таки для вас неприемлем, то можно воспользоваться опытом заграничных родителей: в первые несколько недель после рождения на маленькие ручки надевают специальные варежки или носочки – это не позволит ребенку поцарапать себе лицо. Как стричь? Примерно ко второму месяцу жизни ногти становятся уже намного тверже – здесь их уже точно нужно стричь обычным образом? Но как? Они такие маленькие, еще и постоянно в движении? Если ребенок сильно беспокойный, то можете попробовать проводить данную процедуру, пока тот спит – в фазе глубоко сна тело полностью расслабляется, пальчики раскрываются и можно тихонько подстричь ноготки. Сразу решите, чем будете обрезать – если кусачками, то по прямой линии, слегка прижав и отодвинув подушечку пальца. Остатки можно убрать ножничками. Если ножницами – то старайтесь придерживаться естественного изгиба ногтевого ложа, возможно, одну пластинку проще обрезать в несколько приемов – сначала середину, а затем по бокам. Легче всего проводить процедуру после купания, тогда ноготки распаренные и более мягкие. Если в процессе обрезки слегка поранили пальчик, не пугайтесь, просто обработайте ее антисептическим средством, можно наложить ранозаживляющую мазь. Как быть с детьми среднего возраста? К сожалению, не только с младенцами могут возникать проблемы. Не редкость, когда дети 2-5 лет наотрез отказываются состригать ногти, как совсем маленькие, впадают в истерики и со всех ног убегают от ножниц. Как быть? Попробуйте схитрить: почаще состригайте свои ногти в присутствии ребенка, ведь они так любят все повторять за взрослыми. Параллельно объясняйте, для чего это необходимо. Можно предложить поиграть в маникюрный салон или же попробуйте уговорить, показав пример другого ребенка. |
||